Hoang mang bệnh Whitmore “ăn thịt người” tái xuất ở nhiều địa phương
Vi khuẩn làm cơ thể viêm nhiễm, lở loét
Bệnh viện Trung ương Thái Nguyên vừa thông báo, bệnh nhân vừa điều trị thành công cho một bệnh nhân bị sưng nề nhiễm trùng đầu gối, chảy dịch mủ, dương tính với vi khuẩn B. Pseudomallei (gây bệnh whitmore).
Bệnh nhân nam M.V.D (là nông dân, 45 tuổi, địa chỉ La Hiên, Võ Nhai, Thái Nguyên. Cách đây hơn 1 tháng, bệnh nhân đã ngày vào viện 1 tuần, bệnh nhân bị bừa đâm vào mặt ngoài gối phải, đã vệ sinh và khâu vết thương. Tuy nhiên, sau đó vết thương bị sưng nề, chảy dịch, vào viện chẩn đoán vết thương nhiễm trùng gối phải. Bệnh nhân đã được cho dùng kháng sinh 10 ngày, vết thương khô và ra viện.
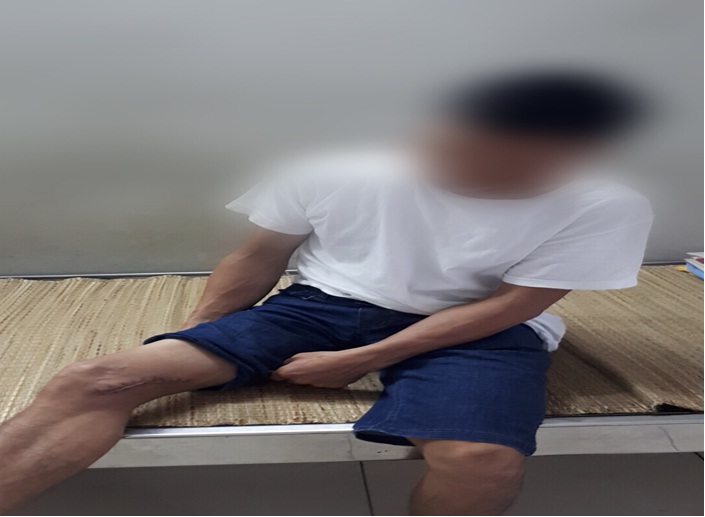
Nông dân bị bệnh Whimore khi vi khuẩn xâm nhập qua vết thương do bừa tại Thái Nguyên
Tuy nhiên, sao 10 ngày ra viện, bệnh nhân lại tiếp tục nhập viện vì vết thương vẫn sưng nề, chảy dịch mủ, hình thành ổ áp xe. Bệnh nhân được phẫu thuật nạo tổ chức viêm lấy xương chết, nuôi cấy mủ tổ chức viêm tìm thấy vi khuẩn B.Pseudomallei.
Trước đó, Bệnh viện Sản Nhi Nghệ An cũng đã điều trị cho 3 trẻ bị mắc Whitmore. Hai bệnh nhân gần nhất là bé Hoàng Văn Cao 10 tuổi và Nguyễn Công Hào 11 tuổi bị áp xe viêm tuyến nước bọt màng tai, kết quả cấy máu dương tính với vi khuẩn B.Pseudomallei. Trước đó, hai bệnh nhân này đã được chẩn đoán “quai bị” nên chỉ điều trị ở nhà. Lúc vào Bệnh viện Sản Nhi tình trạng viêm đã khá nặng.
Trước đó, bệnh nhân Nghiêm Thanh Tuấn 14 tuổi ở Hà Tĩnh cũng phát hiện dương tính với vi khuẩn gram âm vi khuẩn B.Pseudomallei, điều trị 50 ngày, vừa được xuất viện.
Còn đầu tháng 9, BVĐK Hà Tĩnh cũng đã điều trị cho bệnh nhân (nông dân) 61 tuổi bị áp xe ở ngón chân, sưng nóng, chảy dịch mủ. Trong quá trình điều trị tại khoa Nội tiết bệnh nhân có diễn biến nặng dần như sốt cao, rét run, huyết áp tụt. Sau đó, các bác sĩ chỉ định lấy máu của bệnh nhân nuôi cấy và cho kết quả dương tính với vi khuẩn vi khuẩn B.Pseudomallei.
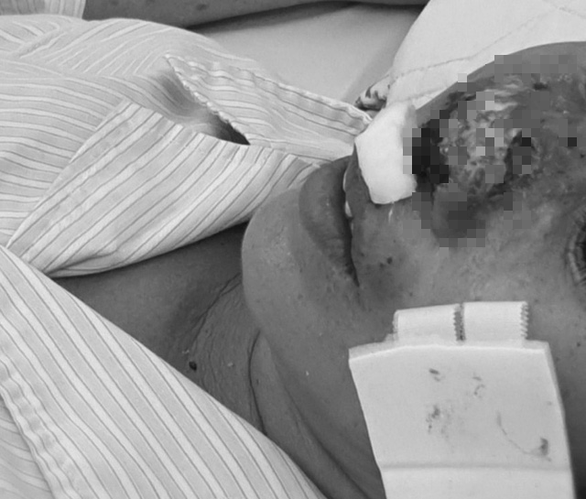
Bệnh nhân bị Whitmore "ăn mũi" tại Bệnh viện Bạch Mai
Bác sĩ Võ Hoài Nam, Phó trưởng Khoa Hồi sức tích cực, Bệnh viện Đa khoa tỉnh Hà Tĩnh, cho biết bệnh nhân Hà có tiền sử bị bệnh đái tháo đường type II, biến chứng loét ngón 2 bàn chân phải mà vẫn làm việc đồng áng và tiếp xúc với bùn đất mà không có phương tiện bảo hộ nên đã bị vi khuẩn gây bệnh whitmore xâm nhập qua vết loét.
|
“Bệnh nhân không được chủ quan với bệnh Whitmore ở tất cả các bệnh nhân có tổn thương đa ổ áp xe, có vết thương nhiễm bẩn đặc biệt ở các khu đầm lầy, đồng ruộng, trên các đối tượng nguy cơ như người làm nông nghiệp, trồng rừng, người bệnh đái tháo đường…” Bác sĩ Nguyễn Thị Mai Huyền |
Trước đó, Trung tâm Trung tâm Bệnh nhiệt đới, Bệnh viện Bạch Mai đã ghi nhận tới 20 ca mắc căn bệnh Whitmore nguy hiểm này, trong đó riêng tháng 8 ghi nhận 12 ca whitmore nặng được chuyển đến chủ yếu từ các tỉnh phía Bắc và Bắc Trung bộ, trong đó có 4 ca tử vong do vi khuẩn đã “ăn” nhiều cơ quan. Gần nhất là 1 bệnh nhân nữ ở Thanh Hóa đã bị Whitmore “ăn” gần hết cánh mũi, rất may còn chưa vào xương. Sau khi được điều trị bằng kháng sinh, bệnh nhân đã khỏi bệnh, tuy nhiên tổn thương thẩm mỹ mũi là không tránh khỏi.
PGS Cường cho biết, bệnh Witmore đã bị lãng quên khá lâu. Bệnh được phát hiện ở Việt Nam từ những năm 50 của thế kỷ trước và lưu hành lẻ tẻ tại một số tỉnh phía Nam. Cách đây nhiều năm, mỗi năm mới có 1-2 ca mắc.
Tỷ lệ tử vong cao, điều trị lâu dài
Bác sĩ Nguyễn Thị Mai Huyền, Phó trưởng khoa Bệnh Nhiệt đới (Bệnh viện Trung ương Thái Nguyên) cho biết, bệnh Whitmore (hay Melioidosis) là một bệnh lây nhiễm gây ra bởi vi khuẩn gram âm B.Pseudomallei thường được tìm thấy trong nước bẩn, đất, lây lan sang người và động vật qua tiếp xúc trực tiếp với nguồn ô nhiễm (như hít phải bụi nhiễm vi khuẩn hay khi tiếp xúc với đất bị ô nhiễm qua các vết trầy xước ngoài da).
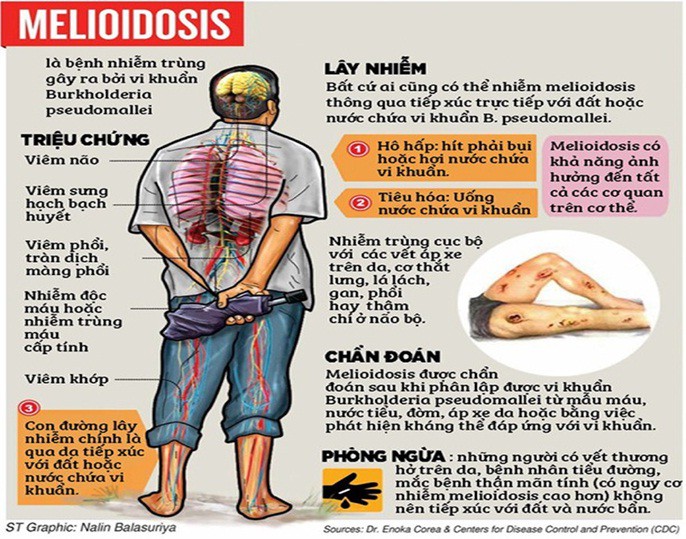
Quá trình nhiễm bệnh Whitmore
Bệnh Whitmore chẩn đoán không khó, chỉ cần xét nghiệm máu và mủ, đờm, nước tiểu… là có thể tìm ra vi khuẩn. Bệnh có thể biểu hiện khu trú bằng các ổ nhiễm khuẩn trên da, viêm mủ tuyến nước bọt mang tai, viêm phổi, apxe ở lách và thận… Vi khuẩn có thể vào máu gây nhiễm khuẩn huyết, viêm màng não. Do bệnh không có triệu chứng lâm sàng rõ ràng và dễ nhầm với nhiều bệnh khác như viêm phổi, lao phổi, áp xe cơ, nhiễm trùng huyết do các vi khuẩn khác như tụ cầu, liên cầu…
PGS Cường cũng cho biết, khi vào cơ thể, vi khuẩn gây bệnh Whitmore sẽ tấn công nhiều cơ quan, dẫn đến suy đa tạng rồi sốc, tử vong. Đặc biệt trên những bệnh nhân có sẵn các bệnh mãn tính như tim mạch, tiểu đường, suy thận… khiến cho nguy cơ tổn thương gan, phổi, thận cao hơn, nguy cơ tử vong lớn hơn. Tuy nhiên, ngay cả khi được khẳng định chẩn đoán bệnh whitmore, việc điều trị cũng hết sức khó khăn vì phải dùng kháng sinh tấn công liều cao kéo dài liên tục trong ít nhất khoảng 2 tuần, sau đó dùng kháng sinh duy trì khoảng từ 3 đến 6 tháng nữa” – PGS Cường nhận định.
“Cũng vì điều trị tốn kém và kéo dài nên không ít bệnh nhân thấy giảm triệu chứng đã bỏ điều trị, dẫn đến việc tái phát bệnh, sức khỏe suy kiệt dần và dẫn đến tử vong, khiến cho tỷ lệ tử vong của bệnh Whitmore rất cao, lên đến 40-60%” – PGS Cường cho biết.
|
"Vi khuẩn gây có sẵn trong đất. Quá trình làm việc của người dân nếu đi chân đất, lao động thiếu phương tiện phòng hộ thì dễ bị vi khuẩn tấn công, nhất là khi người dân gặp các vết thương hở, trên người có sẵn các nốt viêm nhiễm. Không chỉ thế, vi khuẩn gây bệnh Whitmore có thể xâm nhập thông qua đường hô hấp và nằm sẵn trong phổi và chờ đợi “thời cơ” khi hệ miễn dịch của cơ thể bị suy yếu (ốm đau, bị thương) thì “phát tác”. hệ miễn dịch. Do đó cần tăng cường hơn nữa các phương tiện bảo hộ, phòng hộ khi lao động cũng như trong sinh hoạt sẽ tránh được nguy cơ vi khuẩn trong đất xâm nhập cơ thể qua các vết thương" Bác sĩ Nguyễn Quốc Thái, Phòng Cấp cứu, Khoa Truyền nhiễm (BV Bạch Mai) |
